Врожденный сифилис

Врожденный сифилис – результат внутриутробного заражения плода.
Сифилитическая инфекция, которая возникает у новорожденного в результате инфицирования в родах, не считается врожденным сифилисом.
Содержание статьи
Причины врожденного сифилиса
Инфекция попадает в ткани плода из материнского организма.
Риск выше при:
- активных симптомах сифилиса у женщины в период гестации;
- недавнем заражении – не более 2 лет назад.
С этими показателями коррелирует не только риск заражения, но и тяжесть инфекционного процесса у плода.

Если женщина заразилась во время беременности или за год до неё, высока вероятность выкидыша или мертворождения, грубых пороков развития.
Если же инфицирование произошло 2-3 года назад, беременность обычно завершается родами.
Но у малыша развивается врожденный сифилис.
При сроке давности заражения свыше 3 лет передача инфекции маловероятна.
Дополнительным фактором риска является отсутствие лечения сифилиса.
У таких женщин риск:
- выкидыша – 25%;
- смерти младенца в неонатальном периоде – 30%;
- возникновения симптомов позднего сифилиса – 40%.
Бледная трепонема проникает в организм плода через пупочную вену.
Инфицирование возможно уже с 10 недели гестации.
Но его вероятность низкая.
Она постепенно возрастает.
В основном плод заражается на 4 или 5 месяце внутриутробного развития.
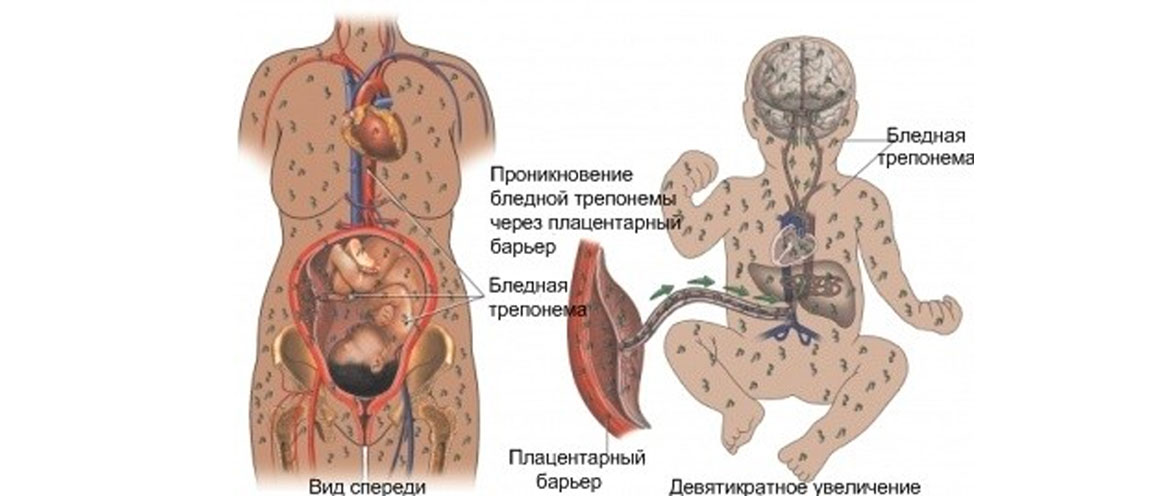
В этот же период может быть выявлено при помощи УЗИ характерное сифилитическое поражение плаценты.
При внутриутробном заражении бледная спирохета сразу же попадает во все жизненно важные органы и кости.
Классификация врожденного сифилиса
Исходя из возраста пациента, различают сифилис:
- плода;
- грудного ребенка (начальные 12 месяцев жизни);
- детей раннего возраста (до четырех лет);
- поздний врожденный.
Но более распространенная классификация, которую используют большинство врачей, предполагает деление на два типа:
- ранний – проявления заболевания начинаются в первые два года после рождения;
- поздний – манифестирует через 2 года и более.
Ранняя сифилитическая инфекция протекает в скрытой или манифестной форме.
При первом варианте болезнь может быть обнаружена только с помощью лабораторных анализов.
Во втором случае появляются клинические признаки заболевания.
Сифилис плода
Инфекция может быть выявлена с 5 месяца гестации.
Часто инфицирование приводит к гибели плода до 7 месяца.
Через несколько дней он рождается.
Определяются патологические изменения в плаценте.
Она становится крупной, тяжелой, но в то же время рыхлой, легко разрывается.
В норме масса плаценты составляет одну шестую от массы плода, но в результате гипертрофии она вырастает до одной пятой.
При микроскопическом исследовании плаценты определяются мелкие абсцессы, отечность, признаки фиброза.
Нередко выявляются зоны клеточно-воспалительной инфильтрации и некроза.
Практически все основные изменения затрагивают плодовую часть плаценты.
В то время как материнская может быть полностью нормальной.
В сосудах пуповины отмечаются признаки васкулита и периваскулита.
Стенки содержат лейкоцитарный инфильтрат.
Здесь можно обнаружить множество бактерий – бледных спирохет.
Кожа плода обычно мацерирована, его масса недостаточна.
Диагноз устанавливается при патоморфологическом исследовании.
В сомнительных случаях требуется рентген плода.
Он показывает наличие остеохондрита – это патогномоничный (уникальный) симптом сифилитической инфекции.
Ранний врожденный сифилис
50% заразившихся внутриутробно детей погибают в первые часы или дни после родов.
Такие дети рождаются с недостаточным весом.
Они слабые, беспокойные, кожа дряблая, в складках, имеет синюшный цвет.
Но некоторые дети рождаются клинически здоровыми.
Первые симптомы заболевания появляются на 2-6 неделе.
Они такие же, как при вторичном приобретенном сифилисе.
Но есть и особые проявления, характерные только для детей.
Пузырчатка
Наиболее неблагоприятной клинической формой заболевания является сифилитическая пузырчатка.
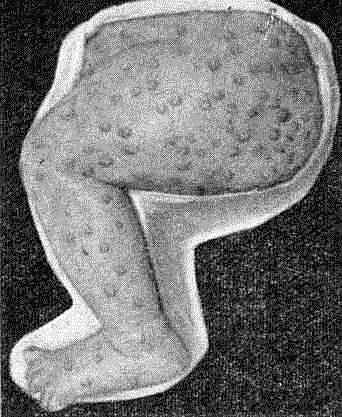
Элементом сыпи является пузырь.
Он имеет диаметр в несколько сантиметров.
Покрышка напряжена.
Внутри пузыря содержится гной или прозрачная жидкость, реже – кровь.
Вокруг каждого пузыря есть ободок гиперемированной кожи.
Пузыри могут увеличиваться в размерах, нередко сливаются.
Первоначально он появляются на ладонных поверхностях кистях рук, подошвенных поверхностях стоп.
Но затем распространяются по всему телу.
Одновременно на коже могут определяться пятна, папулы и пустулы.
Поражение ЛОР-органов
Воспаление носа проявляется затрудненным дыханием.
У ребенка возникают сложности с кормлением.
В процессе дыхания ребенок может сопеть или свистеть носом.
При сосании малыш время от времени отрывается от груди, чтобы вдохнуть ртом.
В носу постоянно возникают гнойные и кровянистые корки.
После их удаления определяются суженные носовые ходы.
У некоторых детей инфильтрация глубокая, выявляется разрушенная хрящевая часть.
Формируется характерный для сифилитической инфекции седловидный нос.
Одновременно часто воспаляется гортань.
Ребенок хрипит, иногда вовсе не способен издавать звуки.
Сифилитический ларингит чреват стенозом гортани.
В первые месяцы жизни во рту могут возникать мелкие пятна.
Затем они появляются и по всему телу.
Губы часто утолщаются и отекают.
При сосании и крике они травмируются.
Вокруг рта образуются множественные трещины.

Они заживают с образованием лучистых рубцов, которые сохраняются в течение всей жизни.
Поражение кожи
У половины детей с врожденным сифилисом в возрасте до полугода формируются розеолезные высыпания.
Она появляется в местах наибольшего трения кожи.
Это ладошки, ступни и область подгузников.
Кожа уплотняется и приобретает красный цвет.
При разрешении она шелушится.
Наиболее частой формой поражения кожи у детей в первые 3 месяца жизни является диффузная папулезная инфильтрация.
Кожа становится гладкой, плотной, приобретает фиолетовый оттенок.
В наибольшей степени эти изменения выражены на лбу, ступнях и подошвах, ягодицах.
Кожа ладоней часто становится складчатой.
Этот симптом называют «рука прачки».
Часто выпадают волосы.
При этом лейкодерма, часто возникающая у взрослых, для детей не характерна.
Поражение костей и суставов
Два из трех новорожденных страдают от остеохондрита.
В 85% случаев он манифестирует в первые три месяца жизни, ещё в 10% – на четвертом месяце.
Для раннего выявления заболевания всем детям с сифилитической инфекцией показано рентгенологическое обследование.
Частым проявлением раннего сифилиса считается поражение фаланг пальцев.
Они становятся веретенообразными.

Мягкие ткани не нагнаиваются, боли нет.
До 6 месяцев часто развивается рахит в результате снижения плотности костной ткани.
В костях нередко появляются гуммы.
Воспаление внутренних органов
У 80% детей увеличена печень и селезенка.
Почки при сифилитической инфекции страдают редко.
У некоторых развивается гломерулонефрит.
У многих детей наблюдается лимфаденопатия (лимфоузлы плотные и увеличенные).
У мальчика поражается яичко и иногда развивается его водянка.
Поражения эндокринных органов часто не дают заметных симптомов, но приводят к различным дистрофиям.
Поражение ЦНС
При раннем сифилисе встречается редко.
Возможна гидроцефалия и менингит, чаще скрытый.
При клинически выраженном менингоэнцефалите появляется симптом Систо – постоянный крик без всякой причины.
Родничок напряжен, вены на голове расширены.
Рефлексы повышены, часто возникают судороги.
Исходом менингоэнцефалита могут стать парезы, параличи, косоглазие и нарушение реакции зрачков на свет.
В случае развития гидроцефалии и воспаления мягких мозговых оболочек увеличивается череп, выпячиваются глазные яблоки.
Клинические проявления в наибольшей степени выражены в первые месяцы жизни.
После одного года симптомов почти нет.
Но дети могут отставать в физическом и интеллектуальном развитии.
На коже нередко возникает сыпь.
Периодически развиваются ларингиты, периоститы, орхиты, приступы эпилепсии.
Поздний врожденный сифилис
Первые клинические проявления возникают в два года и старше, но не позже 30 лет.
Обычно болезнь манифестирует после 7 лет, но не позднее четырнадцати лет.
У 60% пациентов симптомов нет.
Болезнь диагностируется только лабораторными методами.
Симптомы возникают точно такие же, как в третичном периоде приобретенной сифилитической инфекции.
С той лишь разницей, что поражение сердца и сосудов при врожденной форме заболевания не наблюдается.
Могут образоваться гуммозные элементы.

Нередко развиваются периоститы и остеомиелиты.
Часто воспаляется коленный сустав.
Воспалительный процесс локализуется в синовиальной оболочке.
Отсутствует повреждение хрящей и костей внутри колена.
У детей могут поражаться внутренние органы.
Но это происходит намного реже, чем при раннем сифилисе.
В результате охлаждения у некоторых пациентов развивается пароксизмальная холодовая гемоглобинурия.
Возникают и держатся около 1 суток такие симптомы:
- судороги;
- головная боль;
- гипертермия;
- крапивница;
- желтуха.
Треть пациентов страдают от нейросифилиса.
Обычно это эпилепсия, сосудистые поражения мозга или хронический менингит.
Иногда единственным признаком вовлечения ЦНС становится умственная отсталость.
Встречаются психические расстройства и очаговая симптоматика.
Клиника врожденного сифилиса включает достоверные и вероятные признаки.
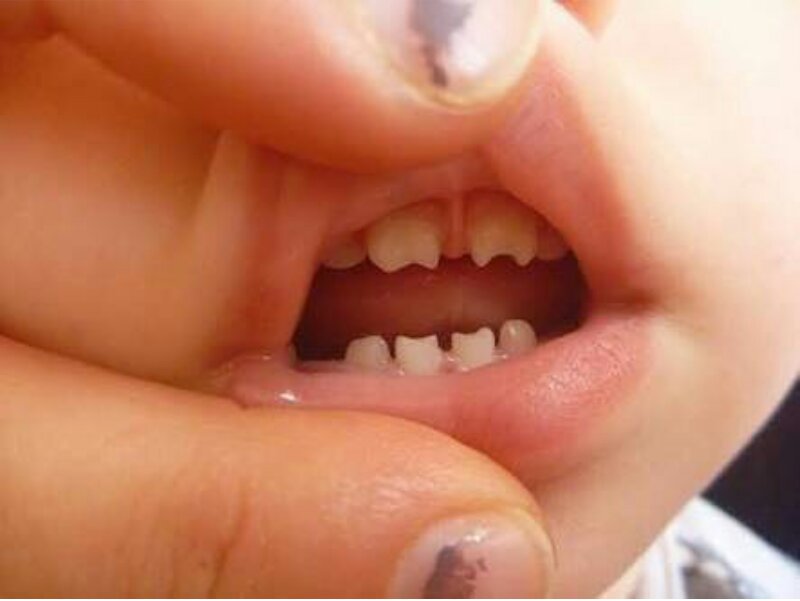
К первой группе относят триаду Гетчинсона:
- паренхиматозный кератит – воспаляются по очереди оба глаза, роговица мутнеет (помутнение обратимо, но разрешается очень медленно);
- лабиринтная глухота с больший частотой диагностируется у девочек и связана с повреждением восьмой пары черепных нервов;
- зубы Гетчинсона – нарушение развития резцов, которые напоминают бочку или отвертку.
Другие достоверные признаки:
- седловидный нос – итог разрушения хрящевой и костной ткани;
- саблевидная голень – большеберцовая кость изогнута в форме серпа, это итог перенесенного остеохондрита;
- рубцы в виде лучей вокруг рта;
- ягодицеобразный череп.
К вероятным относятся различные деформации костей, карликовый рост и умственная неполноценность.
Часто отмечается слишком ранний и усиленный рост волос.
Лоб может зарастать почти до самых бровей.
Все перечисленные вероятные признаки играют лишь вспомогательную роль в диагностике.
Они могут натолкнуть врача на мысли о сифилисе, но не являются критериями диагноза.
Диагностика врожденного сифилиса
Диагноз ставят на основании:
- выявлении симптомов сифилитической инфекции;
- положительных серологических реакций;
- сифилиса у матери в анамнезе.
Важно не только констатировать факт сифилитической инфекции, но и подтвердить, что она врожденная.
Для этого обследуются родители, другие дети в семье.
Серологические реакции у новорожденного становятся положительными не ранее чем через 10 дней.
У некоторых они сохраняются отрицательными в течение 3 месяцев.
Чем позже заразился ребенок, тем позже станут положительными анализы на антитела.
Кроме того, возможна трансплацентарная передача иммуноглобулинов, что осложняет диагностику и увеличивает риск ложноположительных реакций.
Проблему помогают решить количественные тесты с определением титра антител в динамике.
У ребенка без сифилиса:
- титр антител не может быть выше, чем у матери;
- он не нарастает со временем, а уменьшается.
Через месяц после родов титр антител должен снизиться вдвое.
Реагиновые иммуноглобулины полностью элиминируются через 3 месяца, если они получены пассивно от матери.

Трепонемные IgG сохраняются до 6-9 месяцев.
Кроме того, проводят исследование на разные классы иммуноглобулинов.
Только IgG могут проходить через неповрежденную плаценту.
Если же обнаруживаются IgM, они, скорее всего, вырабатываются в детском организме.
Потому что из-за высокой молекулярной массы они не способны проходить через трансплацентарный барьер.
В 50% случаев возможно прямое микроскопическое обнаружение бледной спирохеты в крови из пупочной вены.
Ещё выше чувствительность при использовании ПЦР.
Профилактика врожденного сифилиса
Лечение, полученное женщиной в первые 4 месяца гестации, снижает активность сифилитической инфекции.
Поэтому заражение плода становится маловероятным.
В случае начала терапии во второй половине беременности излечивается мать, возможно и внутриутробное излечение плода.
Однако к тому времени у него уже могут сформироваться пороки развития.
Постнатальная профилактика включает обследование новорожденных детей.
У них берут анализы.
Ребенка осматривают несколько специалистов (ЛОР, невролог, окулист, педиатр).
Проводятся лабораторные тесты.
Если у матери выявлена сифилитическая инфекция, но она не получила адекватного лечения в период гестации, каждому ребенку показано профилактическое лечение, даже если признаков врожденного сифилиса у него нет.
Профилактическое лечение проводят в первые 3 месяца жизни.
Если оно было назначено, ребенок находится под наблюдением минимум 5 лет.
Лечение врожденного сифилиса
Исход заболевания можно спрогнозировать.
Благоприятными прогностическими факторами являются:
- получение матерью лечения во время беременности и до неё;
- тяжесть симптомов у ребенка;
- грудное вскармливание;
- общеукрепляющее лечение.
Лечение назначают сразу после установления диагноза.
При раннем и скрытом врожденном сифилисе используют бензилпенициллин.

Суточная доза – 100 тысяч единиц на 1 кг веса ребенка.
Её делят на 6 уколов, которые делают через каждые 4 часа.
Курс лечения – 2 недели.
У доношенных, клинически здоровых детей без признаков патологии в ликворе по современным клиническим рекомендациям возможно использование дюрантных пенициллинов.
Проводят инъекцию 50 тысяч единиц бензатин пенициллина на кг веса, 1 раз в неделю, курсом 3 укола.
В аналогичной суточной дозе может использоваться:
- прокаин пенициллин – 1 раз в сутки;
- новокаин пенициллин – 2 раза в день.
Оба препарата используются курсом 2 недели.
Для лечения позднего врожденного сифилиса используют:
- прокаин пенициллин по 50 тысяч ЕД/кг, раз в сутки, 4 недели;
- новокаин пенициллин – та же схема, только 2 раза в сутки (суточная доза разделена на 2 укола);
- водорастворимые пенициллины – в той же суточной дозе, которая делится на 6 инъекций.
Через 2 недели проводится повторный курс.
Он вдвое короче первого.
При подозрении на врожденный сифилис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

