Сифилис на руках

Сифилис – наиболее известное из венерических заболеваний.
Вызывается бактерией под названием бледная трепонема.
Описывается в трактатах древнегреческих и древнеарабских врачей.
В художественных произведениях, в частности, Михаила Афанасьевича Булгакова, по профессии –врача-венеролога.
В биографиях знаменитых ученых (Зигмунд Фрейд, Фридрих Ницше), творцов (Людвиг ван Бетховен, Оскар Уайльд) и полководцев (Гай Юлий Цезарь, Адольф Гитлер).
Многим известно, как выглядит сифилис при генитальной локализации.
Но типичные кожные изменения могут встречаться буквально на всем теле пациента, в том числе на руках.
Содержание статьи
Пути заражения сифилисом
Как и при любом инфекционном процессе, для заражения сифилисом необходимы:
- источник (зараженный человек),
- путь передачи,
- восприимчивый организм (то есть тот, кто рискует заразиться).
Пути передачи – половой (преимущественно), контактно-бытовой, трансплацентарный (при беременности и в родах).
Значительно реже встречается гемоконтактный путь передачи.
Так как активный возбудитель очень недолгое время может проживать в крови.
Инкубационный период (время между моментом заражения и первыми жалобами) составляет от 7 суток до 45 дней, в среднем 2-3 недели.
Короткий инкубационный период бывает при сочетании сифилиса и ВИЧ-инфекции, наличии биполярных твердых шанкров.
Длительный инкубационный период встречается на фоне приема антибиотиков или лечения гонореи.
Заразность сифилиса велика при половом пути передачи, когда бледная трепонема весьма активна.
При бытовом пути использование одних и тех же предметов должно происходить вслед за зараженным, так как возбудитель высыхает во внешней среде.
Риск заражения зависит от:
- вирулентности («злобности») возбудителя,
- стадии заболевания для источника инфекции (особенно опасен первичный сифилис, стаж болезни около 2 лет),
- иммунного статуса пациента,
- наличия микротравм, трещин кожи и слизистых.
Лица, имеющие ВИЧ позитивный статус, имеют более высокий риск заражения сифилисом.
Бытовой путь передачи подразумевает заражение при поцелуях, прикосновениях к пораженной коже руками, пользовании предметами, загрязненными биологическими жидкостями.
Имеют значение клинические признаки заболевания у источника заражения.
Особенно опасны прикосновения к эрозиям, мокнущим высыпаниям, контакт со спермой, грудным молоком и влагалищным секретом.

Например, эрозией, герпесом, баланитом.
Тогда прикосновение к ним также может повлечь заражение сифилисом.
При трещинах на губах, заедах, простом герпесе можно заразиться при поцелуях, орально-генитальном сексе.
Или при использовании одной и той же посуды непосредственно после больного сифилисом.
Несколько меньше риск заразиться от человека с сухими сифилидами (кожными высыпаниями в виде розеол, гумм, папулы-пустулы, лейкодермы).
Через кровь сифилис передается в основном при вертикальном пути передачи (от матери к плоду).
Сейчас практически исключен риск заражения сифилисом донорской кровью.
Так как она проходит несколько стадий обработки, а во внешней среде бледная трепонема гибнет.
Зато сохраняется риск заражения на приеме у косметолога или мастера маникюра.
Так как при плохой обработке инструмента и наличии микротравм на коже входные ворота инфекции обеспечены.
Как выглядит сифилис на руках в первичном периоде
Высыпания могут иметь любую локализацию, но бросаются в глаза сифилитические изменения на лице и на руках.
Твердый шанкр – это папула (припухлость).
Переходит в мокнущую эрозию или язву, с серозным отделяемым, плотной консистенции, с неровными краями.
Она безболезненная, мясного цвета.
Расположение шанкра определяется входными воротами инфекции, то есть местом, через которое возбудитель проник в организм.
Шанкр может быть на гениталиях, в области анального отверстия, на губах, на деснах, языке, миндалинах, на пальцах рук.
Именно на пальцах появляется атипичный шанкр-панариций: болезненная, плотная язва на фаланге пальца, ближе к ногтю.
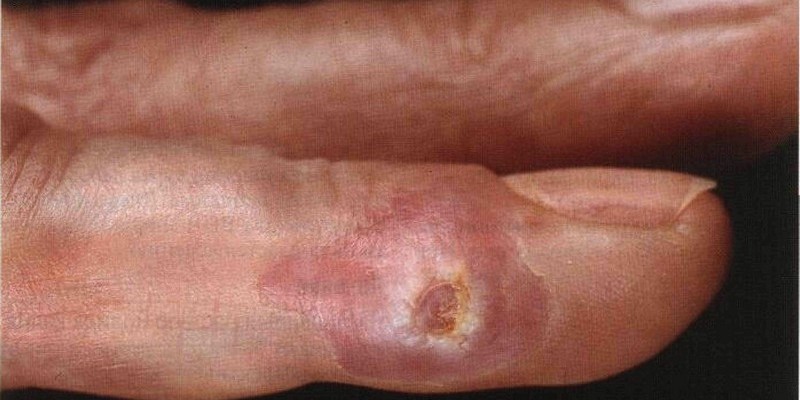 Возможны осложнения воспалительного характера, вплоть до гангрены.
Возможны осложнения воспалительного характера, вплоть до гангрены.
Отмечается увеличение лимфоузлов в области расположения сифилитической язвы (твердого шанкра).
Лимфоузлы увеличены примерно до размеров сливы, безболезненны, кожа над ними не изменена.
Например, при входных воротах сифилиса на лице будут увеличены шейные, заушные лимфоузлы.
А при появлении сифилитических изменений на руках — подмышечные.
В зоне поражения появляются плотные красные полосы от шанкра к лимфоузлам –лимфангит, воспаление лимфатических сосудов.
Увеличение нескольких лимфоузлов возле первичного шанкра, когда один из них больше других по размерам, называется синдромом «плеяда Рикора».
На первом этапе течения сифилиса пациент особенно контагиозен, то есть заразен.
Внешне симптомы напоминают другие заболевания.
Поэтому врач-венеролог проводит дифференциальную диагностику (выбор между несколькими вариантами) между сифилисом и следующими заболеваниями:
- герпес;
- венерическая лимфогранулема;
- мягкий шанкр;
- баланит, баланопостит;
- язвы половых органов гонококковые, трихомонадные, туберкулезные, дифтерийные, и иной инфекционной природы;
- рак кожи;
- токсидермия;
- чесотка;
- фурункул;
Высыпания на руках и теле при вторичном сифилисе
В продромальном периоде пациент жалуется на недомогание, температуру, иногда дизурические явления, боли в костях и в мышцах.
Продром проходит, и чуть позднее, без общих симптомов, появляются кожные изменения, которые называют сифилидами.
В начале – в период вторичного свежего сифилиса – появляются розоватые или красно-синюшные пятна на коже.
В виде «браслетов», «диадемы», боковых полос.
Они сохраняются 2-4 недели, а потом постепенно исчезают.
Врач венеролог (сифилидолог) проводит дифференциальный диагноз с иными инфекционными заболеваниями (корь, краснуха, брюшной тиф), укусами насекомых.
Папулы — плотные бляшки, которые немного возвышаются над кожей, могут мокнуть или шелушиться.
При проявлениях сифилиса на руках локализуются на ладонях.
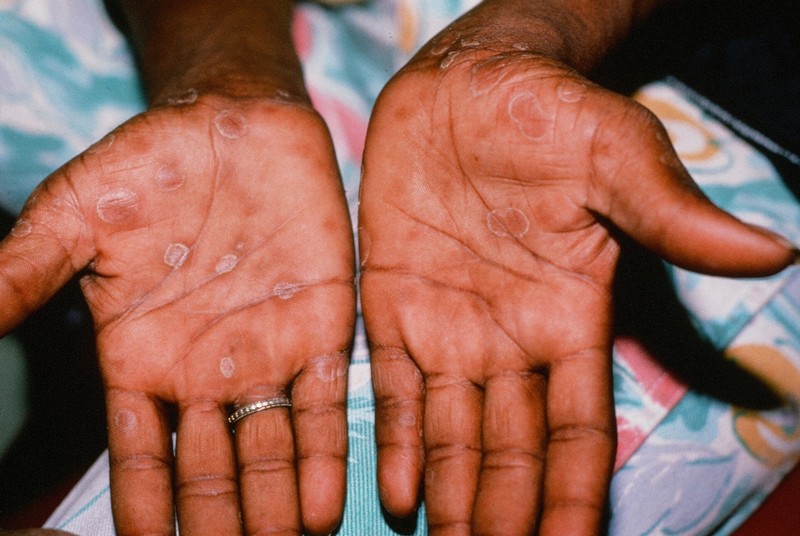 Но могут быть на волосистой части головы, подошвах, гортани, коже свободных конечностей.
Но могут быть на волосистой части головы, подошвах, гортани, коже свободных конечностей.
Папулы бывают разных размеров.
Располагаются отдельно друг от друга или сливаются между собой.
Имеют красноватую, красно-фиолетовую, розовую или желтушно-оранжевую окраску, практически всегда плотную консистенцию.
На ладонях папулезный сифилид лилового или желтоватого цвета встречается часто.
Причем сифилиды могут быть по размеру от маленького элемента до образований с чечевичное или кофейное зерно.
Дифференциальная диагностика направлена на отличие сифилид от псориаза, моллюска, экземы и прочих кожных заболеваний.
Папулы сменяются пустулами, то есть происходит нагноение элементов сыпи.
Внутри красноватой бляшки, покрытой гнойной коркой, имеется стержень сероватого цвета.
Эти сифилиды напоминают угри, импетиго, оспу, экзему, но имеют совершенно иную природу.
В отдельных случаях пустулы сливаются под общей коркой, скрывающей большую болезненную сифилитическую язву.
Возможно частичное сифилитическое облысение (алопеция).
Но наиболее жизнеугрожающим состоянием является сифилитическое поражение внутренних органов, от сифилитической ангины и гастрита до гепатита и миокардита.
На фоне лечения высыпания временно становятся ярче (симптом воспламенения).
Может подняться температура, появляются ночные боли в ногах. озноб, недомогание.
А в местах микротравм и трещин кожи и слизистых образуются новые сифилиды.
Признаки позднего третичного сифилиса на руках
Третичный сифилис встречается нечасто.
Через несколько лет от момента заражения кожные проявления – бугорки, гуммы – уже не столь заразны.
Сифилитические поражения охватывают весь организм, с акцентом на нервную систему (нейросифилис).
Третичный сифилис в области рук приводит к образованию глубоких очагов уплотнения, бляшек, существующих раздельно или сливающихся между собой парами, группами или площадками.
Локализация инфекционных гранулем (бугорков различного вида) – спина, лицо и разгибательная поверхность рук.
 Гуммы – менее глубокие мокнущие сифилитические язвы – обычно расположены на волосистой части головы, лице, икроножных мышцах, груди.
Гуммы – менее глубокие мокнущие сифилитические язвы – обычно расположены на волосистой части головы, лице, икроножных мышцах, груди.
Гуммы имеют некротический стержень посередине довольно плотной возвышающейся язвы.
Гуммы и бугорки (особенно слившиеся) заживают с образованием рубца в виде «сифилитического клейма».
Поражает третичный сифилис нервную ткань, кости и суставы, включая обезображивающие изменения.
Дифференциальный диагноз сифилидологом проводится с различными опухолями, инфекционными язвами, псориазом, лепрой, розацеа.
Врожденный сифилис
Особую опасность представляет собой сифилис при беременности.
Зараженная мать передает возбудителя при переходе трепонемы через плацентарный барьер и в родах.
Врожденный сифилис имеет тяжелое течение, приводит к самопроизвольным абортам и мертворождениям.
 Лечение сифилиса при беременности направлено на подавление возбудителя и недопущение его перехода в кровь плода.
Лечение сифилиса при беременности направлено на подавление возбудителя и недопущение его перехода в кровь плода.
Беременной назначается лечение, включающее инъекции антибиотиков: пенициллин, цефриаксон, эритромицин в течение 2-3 недель.
Чем длительней течение сифилиса (вторичный, третичный), тем выше дозы антибиотиков и длительнее курс лечения.
После родов младенцу также назначают препараты пенициллинового ряда
О какой бы стадии развития сифилиса не шла речь, врач венеролог должен провести дифференциальный диагноз с язвами различной природы.
В том числе от травмы, стрептодермией, герпесом, псориазом, экземой, красным плоским лишаем.
Диагностика сифилиса
Куда следует обратиться за помощью?
Для постановки диагноза и назначения своевременного и эффективного лечения необходим врач-венеролог.
Раньше существовала и более узкая специальность –сифилидолог- но в настоящее время такой специализации нет.
Для установления точного диагноза необходимо обнаружить бледную трепонему или ее следы в мазках и соскобах с поверхности кожных высыпаний.
Наиболее точной является ПЦР, полимеразная цепная реакция.
 Убедительны и результаты культурального метода, то есть посева содержимого пустул, шанкра, спермы, влагалищного секрета, грудного молока.
Убедительны и результаты культурального метода, то есть посева содержимого пустул, шанкра, спермы, влагалищного секрета, грудного молока.
Для предварительного анализа применяют микроскопию в темном поле.
Когда под затемненным микроскопом можно различить светящиеся трепонемы.
Могут ли быть симптомы первичного сифилиса при отрицательных результатах анализов?
Смотря какие анализы мы имеем ввиду.
ПЦР в редких случаях может давать ложноотрицательные результаты, когда в исследуемом материале не оказалось возбудителей.
Чтобы убедиться в результате, делают бакпосев того же материала.
Вариабельнее результаты анализа крови на серологию, в частности. ИФА-иммуноферментный анализ.
Среди серологических тестов различают трепонемные и нетрепонемные.
Первые используют в качестве лабораторного скрининга, чтобы получить быстрый, хоть и несколько приблизительный результат.
Это реакция микропреципитации (РМП) или быстрый плазмареагиновый тест (RPR), ИФА с кардиолипиновым антигеном.
Добавляется сыворотка крови и происходит агглютинация (склеивание) с определенным антигеном.
Трепонемные лабораторные анализы (серологические) много точнее, но выполняются дольше.
РПГА – реакция пассивной гемагглютинации, ИФА на антитела класса IgM, IgG, РИФ-реакция иммунофлюоресценции, РИТ-реакция иммобилизации трепонем.
Выбор лабораторного метода зависит от сроков заражения: РПГА и РИТ выполняют только с 7-8 недели от заражения.
Наибольшей чувствительностью с 3 недели после заражения обладает РИФ и ИФА.
 Для обследования с профилактической целью обычно выполняют реакцию микропреципитации.
Для обследования с профилактической целью обычно выполняют реакцию микропреципитации.
Это нетрепонемный, но быстрый скрининговый тест.
Отрицательный результат микрореакции при наличии симптомов не может свидетельствовать об отсутствии заболевания.
Поэтому применяют более точные диагностические методы.
Какие анализы самые точные, зависит от стадии заражения.
Но наиболее результативными считаются ПЦР, выполняемая уже в инкубационном периоде, и РИТ в сочетании с иммуноблоттингом.
Вне всяких сомнений, реакцией-арбитром при сомнительных результатах является культурологический метод.
Осложняет контрольную диагностику серорезистентность после лечения.
Серорезистентность устанавливается при длительных положительных серологических тестах в течение длительного времени после клинического излечения.
В течение года после окончания лечения сифилиса РСК (классическая реакция связывания комплемента или реакция Вассермана) остается положительной.
Титры антител не снижаются.
Существует несколько объяснений этому явлению.
Аутоиммунные процессы в организме заболевшего человека, недавно перенесенные заболевания терапевтического и инфекционного профиля, нервной системы, аллергия.
Перерождение бледной трепонемы в «спящие» формы (цисты).
При этом сифилитический процесс продолжается и требует лечения.
Для уточнения используют более сложные диагностические методы, ИФА к специфическим иммуноглобулинам, РАТ, ПЦР.
Меры профилактики сифилиса
Существует первичная и вторичная профилактика заражения.
Первичная устраняет или снижает риск заражения, если необходимые меры предприняты до контакта.
Использование презерватива не дает результатов при бытовом и трансплацентарном путях передачи, не гарантирует и отсутствия заражения при половых контактах.
При сочетании у источника инфекции ВИЧ, сифилиса и гонореи, контакт с барьерными средствами контрацепции может закончиться именно передачей сифилиса.
Вторичная профилактика, предпринимаемая после заражения, сводится к превентивному лечению.
 Именно для назначения профилактического курса венеролог тщательно выявляет контакты пациента.
Именно для назначения профилактического курса венеролог тщательно выявляет контакты пациента.
Если с момента заражения прошло от 1 дня до 2 месяцев, назначают антибиотики пенициллинового ряда бициллин, ретарпен.
Схемы лечения варьируются постоянно, поэтому дозировку может определить только врач.
Возможна как однократная ударная доза, так и введение антибиотиков по 2 раза в день, внутримышечно, в течение недели.
Беременным профилактическое лечение назначают в срок до 20 недели, если они начинали лечение или перенесли сифилис ранее.
Новорожденным – после рождения, по схеме лечения врожденного сифилиса.
Лечение сифилиса основано на длительной антибиотикотерапии, причем весьма эффективны препараты пенициллинового ряда.
Важнейшей мерой профилактики распространения сифилиса является постановка на учет.
Нужно выявить всех контактных людей, кто может заразиться от больного и не знать об этом, продолжая заражать других и нанося существенный вред собственному здоровью.
Пациент наблюдается несколько лет.
Так как возможно прекращение клинических проявлений при сохранении в организме возбудителя.
Как долго следует проходить лабораторный контроль?
 Контактные, но здоровые люди, лечение началось максимум через 2 недели после возможного заражения – ежемесячно, в течение полугода;
Контактные, но здоровые люди, лечение началось максимум через 2 недели после возможного заражения – ежемесячно, в течение полугода;- Контактные, но здоровые люди, лечение началось максимум через четыре месяца после возможного заражения, а также серонегативный сифилис –ежемесячно в течение полугода, и раз в три месяца до конца года;
- Больные первичным или свежим вторичным серопозитивным сифилисом в течение 3 лет – ежемесячно, до отрицательных результатов, а потом ежеквартально до года, а на третьем году от заражения тест раз в полгода;
- Нейросифилис наблюдается не менее трех лет, даже при отрицательных результатах;
- Больные вторичным рецидивным сифилисом наблюдаются в течение пяти лет, сперва раз в месяц, потом каждые три месяца, и до 5 лет раз в полгода.
При подозрении на сифилис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

