Микоплазма хоминис у женщин

Дискуссии на тему, является ли микоплазма хоминис (Mycoplasma hominis) патогенной для женщин, периодически возобновляются.
Но мнение, что такие микроорганизмы все же причиняют вред женскому организму, является доминирующим.
Слишком часто находят микоплазм у женщин с признаками вагинита, кольпита, цервицита и сальпингита.
Длительное носительство инфекции достоверно приводит к бесплодию или патологии беременности.
В то же время, на фоне противомикробного лечения, параллельно с очищением организма от микоплазмы хоминис, стихают и воспалительные явления.
Возвращается способность беременеть и выносить здорового ребенка.

Содержание статьи
Характеристика микоплазмы хоминис
Биологически, микоплазмы представляют собой уникальные микроорганизмы. Содержат одновременно ДНК и РНК, но не имеют клеточной стенки. Они вынуждены получать необходимые для жизнедеятельности вещества из других клеток, то есть, по сути, являются паразитами.
Семейство многочисленное, включает в себя несколько видов микроорганизмов.
Для дерматовенерологии наиболее актуальны следующие:
- М. hominis
- М. genitalium
- М. orale
- М. primatum
- М. fermentans
- Ureaplasma
В человеческой популяции наиболее распространены Mycoplasma hominis.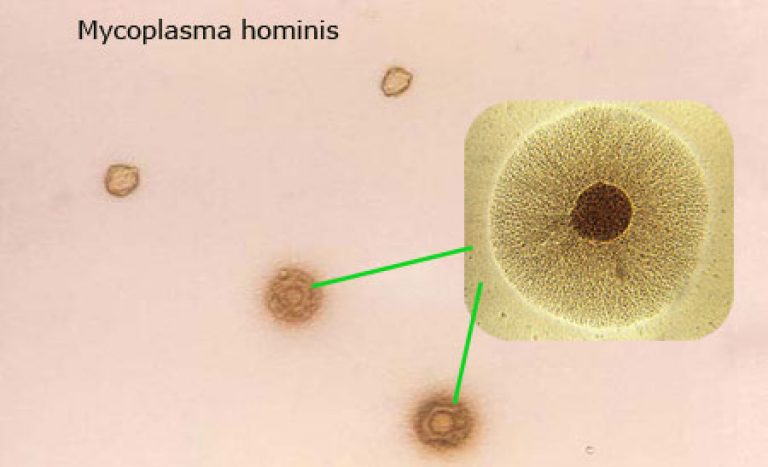 Связано это со скудностью клинической картины, слабыми проявлениями воспаления и высокой заразностью инфекции.
Связано это со скудностью клинической картины, слабыми проявлениями воспаления и высокой заразностью инфекции.
Люди симптомы не замечают и продолжают распространять возбудителей. Но совершенно бесследно микоплазменная инфекция не проходит. Достаточно серьезные последствия ожидают женщин.
Микробы паразитируют на поверхности мембран эпителиальных клеток и внутриклеточно. В процессе жизнедеятельности выделяют перекиси и ферменты, повреждающие клетки хозяина. Наиболее чувствительным к микоплазме хоминис оказался эпителий мочеполовых путей человеческого организма. Там они и паразитируют достаточно успешно, вызывая вялое хроническое воспаление.
Инфекция очень заразна, так как из-за отсутствия клеточной стенки, наш иммунитет практически не замечает микоплазм. То есть даже при попадании небольшого числа микробов на чувствительный эпителий, заболевание разовьется практически 100%.
Интересно, что первые Mycoplasma hominis были обнаружены и идентифицированы у мужчин. Но женщины чаще узнают, что симптомы воспаления и разные осложнения со стороны репродуктивных органов вызваны микоплазмой.
Каковы признаки заражения
Симптомы у женщин обусловлены воспалительным процессом в том или ином отделе половых и мочевыделительных органов.
Как заражаются?
Основной путь передачи инфекции – незащищенный секс.
Определенное значение в заражении урогенитальным микоплазмозом имеют и такие варианты:
- обсемененные предметы домашнего обихода
- недостаточно простерилизованные гинекологические инструменты
- загрязненные руки
Кроме поражения мочеполовых органов, иногда встречается микоплазмоз дыхательных путей, но предметом данной статьи он не является. Женщины заражаются при попадании микроорганизмов на слизистую оболочку влагалища при незащищенном половом акте.
Отдельного внимания заслуживает способность микоплазм прикрепляться к сперматозоидам. При эякуляции, подвижные спермии заносят возбудителей прямо в полость матки и маточные трубы. Этим объясняется микоплазменное воспаление внутренних органов женской репродуктивной системы.
Впрочем, у многих женщин микоплазмы хоминис находят при профилактических обследованиях. Сами пациентки при этом никаких жалоб не выдвигают, признаки воспаления не обнаруживаются или минимальны.
Какие заболевания бывают от микоплазм у женщин
Mycoplasma hominis не способны активно двигаться. Поэтому первичный очаг воспаления всегда возникает в том участке, на который попали возбудители. Затем возбудители с током крови и лимфы постепенно распространяются по всем половым органам.
Типичные патологические процессы у женщин, вызываемые микоплазмой хоминис:
- вагинит, кольпит
- цервицит
- сальпингит, сальпингоофорит
- эндометрит, параметрит
- пельвиоперитонит
- уретрит, быстро переходящий в цистит
Это – «ранние» заболевания, которые развиваются спустя относительно короткое время после заражения. Есть и отдаленные последствия, осложнения: поражение суставов, бесплодие.
Вагинит и кольпит
Наиболее частые проявления у женщин. Причина понятна: именно влагалище и наружные половые органы раньше всего контактируют с возбудителями.
Будь они на поверхности пениса, коже руки или в эякуляте. Воспаление развивается после инкубационного периода в 7-14 дней. Он может сокращаться до 3 или растягиваться до 25 дней.
Затем появляются симптомы:
- небольшой зуд в области наружных половых органов и во влагалище
- скудные выделения серозного характера, часто их можно обнаружить только по пятнышку на белье
- жжение при попадании мочи на вульву
 Особенность микоплазменных вагинитов – слабо выраженные симптомы, многие женщины их вообще не замечают. Слизистые покровы влагалища и вульвы через неделю после секса могут покраснеть, отекать. Могут появиться обильные серозные или серозно-гнойные выделения. Скорее всего такие симптомы вызваны другой патогенной флорой.
Особенность микоплазменных вагинитов – слабо выраженные симптомы, многие женщины их вообще не замечают. Слизистые покровы влагалища и вульвы через неделю после секса могут покраснеть, отекать. Могут появиться обильные серозные или серозно-гнойные выделения. Скорее всего такие симптомы вызваны другой патогенной флорой.
Вместе с микоплазмой хоминис часто передаются гонококки, хламидии, трихомонады и возбудители других ИППП. В подобных случаях воспаление протекает остро. Увеличиваются паховые лимфоузлы, чего при изолированном заражении M. hominis не бывает.
Цервицит
Воспаление эпителия, выстилающего канал шейки матки, еще менее заметно, чем вагинит и кольпит. Некоторые женщины чувствуют дискомфорт в нижней части живота, малом тазу, усиливающийся в середине месячных. Иногда отмечаются скудные, капельного характера, выделения из наружных половых органов. На этом – все.
Если цервицит протекает ярко, с болью, обильными выделениями, то его причиной стала не Mycoplasma hominis, а другая флора: M. genitalium, гонококки и так далее.
Сальпингит и сальпингоофорит
Микоплазмы способны на поверхности сперматозоидов быстро проникать во внутренние половые органы женщины. Поэтому воспаление маточных труб (сальпингит) отдельно, и в сочетании с поражением яичников (сальпингоофорит), далеко не редкость.
Инкубационный период при этом немного сокращается. Воспаление можно заметить по слабо выраженному дискомфорту в нижней части живота.
Со временем присоединяются расстройства менструаций: сбивается цикл, месячные становятся более обильными, более болезненными.
Эндометрит, параметрит
Благодаря постоянному обновлению эндометрия во время месячных, существенный вред матке не наносится.
Многие женщины даже не замечают никакого дискомфорта и считают себя полностью здоровыми. Так продолжается до момента зачатия.
Задержка обновления эндометрия приводит к тому, что он колонизируется микоплазмами, теряет свою функциональность. По статистике, до 40% случаев замирания плода на ранних сроках связаны с не диагностированной вовремя микоплазменной инфекцией.
По статистике, до 40% случаев замирания плода на ранних сроках связаны с не диагностированной вовремя микоплазменной инфекцией.
Воспаление околоматочной клетчатки (параметрит), микоплазмой хоминис провоцируется редко. Протекает без выраженной клинической картины.
Могут беспокоить жалобы на дискомфорт внизу живота, легкое недомогание, небольшое повышение температуры тела.
Пельвиоперитонит
Редкий процесс, когда возбудители на сперматозоидах (чаще) или другими путями (с лимфой, реже) проходят через маточные трубы и попадают на брюшину, выстилающую полость малого таза.
В подобных случаях отмечается боль внизу живота, становится болезненным мочеиспускание, повышается температура.
Уретрит и цистит
Изолированный уретрит у женщин встречается редко, более характерно для них сочетание уретрита и цистита.
При этом обращают на себя внимание такие явления:
- учащение позывов к мочеиспусканию
- постоянный дискомфорт в области мочевого пузыря
- болезненность и жжение при мочеиспускании
Из-за раздражения мочой воспаленных слизистых оболочек вульвы, в паузах между походами в туалет остается беспокоящий и досаждающий зуд половых органов.
Отсроченные проявления у женщин
Для всех ранних процессов, вызываемых микоплазмой хоминис у женщин, характерно вялое, скрытое и часто бессимптомное течение. Но это не означает, что инфекция проходит бесследно и не сказывается на здоровье в дальнейшем.
Длительное носительство Mycoplasma hominis, а вернее – тлеющее воспаление внутренних половых органов женщины, приводит к нескольким серьезным проблемам:
- зарастание маточных труб спайками – трубное бесплодие
- хроническая интоксикация организма
- проблемы с зачатием, ранние выкидыши
- патология беременности
- риски обострения генитальных инфекций при малейших эпизодах ослабления иммунитета
Суставные проблемы для заражения микоплазмой хоминис не характерны, тем не менее – встречаются. Причина в микст-инфекции.
Женщины очень редко заражаются изолированно штаммом M. hominis, обычно одновременно «цепляются» сразу несколько ИППП. В таком случае, спустя 6-10 месяцев после заражения могут начать болеть суставы.
Что касается бесплодия, то оно имеет двоякую природу. Одним женщинам не удается зачать, потому что яйцеклетка не проходит в полость матки через запаянные маточные трубы. Другие сталкиваются с постоянными выкидышами.
Вред микоплазмы хоминис при беременности заключается в том, что микробы обсеменяют плаценту. Она при этом воспаляется, местами некротизируется. Такие повреждения приводят к хронической фето-плацентарной недостаточности с гипотрофией и аномалиями развития плода.
Она при этом воспаляется, местами некротизируется. Такие повреждения приводят к хронической фето-плацентарной недостаточности с гипотрофией и аномалиями развития плода.
Также опасны роды через естественные родовые пути: если младенец не заразится внутриутробно, то при родах такое случится точно. А это опасно в плане тяжелых респираторных форм микоплазменной инфекции у новорожденных. Они, как правило, ослаблены, и прогноз в подобных случаях достаточно сложный.
Из-за таких особенностей, всем женщинам со сложностями в зачатии или вынашивании, рекомендуется пройти обследование на предмет микоплазмоза.
Диагностика
Традиционные методы, используемые для диагностики бактериальных инфекций, в отношении микоплазм часто пасуют. Причина – особенности строения этих микроорганизмов. Очень мелкие размеры, расположение прямо на клеточной мембране эпителия или даже внутриклеточная локализация возбудителей.
В связи с этим, оптимальными считаются четыре подхода:
- специальные техники микроскопии
- серодиагностика
- генодиагностика
- культуральный метод
У каждого из них есть свои особенности, недостатки и преимущества. Поэтому врачам венерологам приходится подбирать диагностический метод индивидуально для каждой пациентки.
Показания для обследования женщин
Скрининг, массовое обследование, из-за описанных выше сложностей, не делается.
Показаниями к проведению лабораторных тестов являются:
- хронические рецидивирующие воспалительные явления со стороны репродуктивной системы
- беспокоящий зуд половых органов
- расстройства месячных
- проблемы с зачатием
- ранее отмечавшиеся выкидыши на ранних сроках
- признаки воспаления (кольпит), выявленные при визуальном профилактическом осмотре в зеркалах
В отдельных случаях врачи могут назначать обследование на микоплазмы хоминис при суставной патологии, ассоциированной с инфекционным процессом половых органов.
Микроскопия
Привычная окраска по Граму и другие варианты в отношении выявления микоплазм абсолютно не эффективны. Единственно, что можно заметить в мазке – это признаки воспаления, кольпита или цервицита. Но это не означает, что у врача венеролога нет возможности сделать быстрый анализ мазка на микоплазмы хоминис. Для этого придумали реакцию иммунофлюоресценции.
Прямая (РПФ) и непрямая (РНИФ) позволяют обнаружить видоспецифические антигены микробов. То есть анализ показывает, что воспаление у женщины вызвали именно микоплазмы хоминис, а не другие представители этого семейства. Вкратце – образец (мазок из уретры, влагалища или цервикального канала) обрабатывают сывороткой, содержащей меченые люминофором антитела к Mycoplasma hominis.
То есть анализ показывает, что воспаление у женщины вызвали именно микоплазмы хоминис, а не другие представители этого семейства. Вкратце – образец (мазок из уретры, влагалища или цервикального канала) обрабатывают сывороткой, содержащей меченые люминофором антитела к Mycoplasma hominis.
После промывания препарата, образец смотрят под микроскопом в ультрафиолетовом освещении. Если лаборант находит 10 и более светящихся гранул, результат считается положительным.
Иммунофлюоресценция отнимает всего 1,5-2 часа и по скорости не имеет себе равных.
Положительные результаты не оставляют места сомнениям: нужно лечиться. Но на отрицательные результаты РНИФ или РПФ при наличии явных признаков воспаления половых органов, опираться особо не стоит. Так как при низкой степени обсеменения микоплазмы могут просто не попасть в образец для исследования. Тогда врач венеролог продолжает диагностический поиск.
Серодиагностика
Непосредственно в кровь возбудители практически никогда не попадают, чтоб это случилось, иммунитет должен практически отсутствовать. Также иногда развивается послеродовая септицемия.
Зато антитела к этим возбудителям появляются в крови уже спустя несколько дней от момента заражения.
Диагностическая ценность серологических методов состоит в том, что с их помощью можно контролировать эффективность назначенного лечения: по мере очищения организма женщины от микоплазм, концентрация антител (титр) к ним будет снижаться. Такая информация очень важна в плане подготовки к беременности.
Если ранее отмечались эпизоды невынашивания, а при первичном обследовании в анализах выявлены высокие титры антител к Mycoplasma hominis. Диагностический материал – венозная кровь. Искомый компонент – видоспецифичные иммуноглобулины (антитела к микоплазмам) или антигены возбудителей.
Искомый компонент – видоспецифичные иммуноглобулины (антитела к микоплазмам) или антигены возбудителей.
Применяемые методы:
- Реакция агрегат-гемагглютинации (РАГА). Проводится за 3-4 часа, результат трактуется по 4-крестной системе (отрицательный, слабоположительный, положительный, резкоположительный). Допускается оценка титров – количественный анализ
- Иммуноферментный анализ (ИФА). Достаточно распространен и изучен, обладает отличной чувствительностью. Но такие анализы на микоплазмы хоминис требуют до суток времени на обработку. Широкий диапазон титрования (до 1 к 200) и аппаратная детекция результатов реакции делают ИФА очень востребованным
- Реакция пассивной гемагглютинации. Похожа на РАГА, но вместо антигенов микоплазмы хоминис, РПГА рассчитана на поиск антител к ним. Результат трактуется также по 4-крестной системе, минимальный диагностический титр – 1:32
Назначают такие анализы врачи венерологи, гинекологи.
Первые для того, чтоб найти источник хронического воспаления, зуда и дискомфорта в области половых органов женщины.
Вторые же, хотят оценить риски для зачатия и успешного протекания беременности в отношении женщин с неблагоприятными исходами предыдущих вынашиваний.
Недостаток серологических анализов на микоплазмы хоминис в недостаточно высокой специфичности. То есть результаты могут быть положительными при выявлении М. genitalium, М. orale, М. primatum, М. fermentans или U. urealyticum. Но возможность отслеживать по динамике титров эффективность лечения не позволяет отказываться от таких методов.
Генодиагностика
Здесь имеются в виду молекулярно-генетические методики. Наиболее известная и распространенная – ПЦР (полимеразно-цепная реакция). Основана на поиске уникальных последовательностей ДНК, присущих только микоплазмам хоминис.
Преимуществом является высокая точность результатов, быстрое проведение. Также плюс, что в качестве диагностического материала используется мазок.
Недостаток – существенная стоимость и редкие случаи ложноположительных срабатываний на погибшие в процессе лечения микоплазмы.
Альтернативой являются новые методы, основанные на поиске уникальных РНК. Такие тесты тоже высокочувствительны и исключают ложные срабатывания. Но стоят дорого и потому широкого клинического распространения пока не получили.
Культуральный способ
Если бы не длительность постановки, то этого метода хватало бы врачам венерологам с лихвой.
Диагностическая ценность посева несомненна:
- широкий выбор диагностического материала – мазок, моча, цервикальный соскоб, околоплодные воды
- высочайшая чувствительность
- непревзойденная специфичность
- оценка медикаментозной стойкости возбудителей, выявленных у конкретной пациентки
- возможность оценки динамики заболевания и отклика на лечение
Суть проста. Собранный диагностический материал помещают на специальные питательные среды, на которых ничто кроме микоплазм хоминис расти не может. Дальше ставят на культивацию в термостат и спустя 2-7 суток оценивают результат. Кроме дорогостоящего ПЦР в реальном времени, только культуральный посев позволяет провести грань между здоровьем, носительством и болезнью.
Показатель называется КОЕ (колониеобразующие единицы).
Отображает число колоний микоплазм, выросших из 1 мл диагностического материала на питательной среде:
- нет роста – норма, женщина здорова
- КОЕ мочи меньше 10 в 3 степени, а КОЕ мазка меньше 10 в 4 степени, расценивается как условная норма, вопрос о необходимости лечения решается индивидуально
- КОЕ больше указанных выше цифр – у женщины микоплазмоз, терапия необходима
При положительном результате выделенную чистую культуру пересевают и проверяют на чувствительность к отдельным антибиотикам.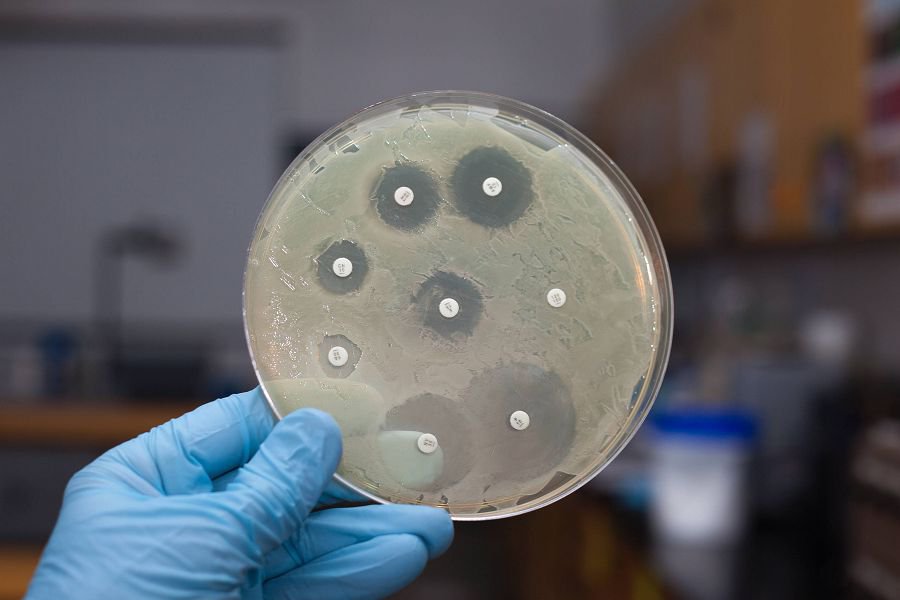 Это отнимает еще несколько дней. Зато позволяет исключить из курса терапии неэффективные препараты.
Это отнимает еще несколько дней. Зато позволяет исключить из курса терапии неэффективные препараты.
Заменив их теми, к которым сохранена чувствительность микоплазм у пациентки индивидуально.
Лечение у женщин
Решение о начале терапии микоплазмоза принимает врач. Поэтому при малейших признаках воспаления половых органов или расстройств месячных, женщине следует показаться специалисту венерологу, гинекологу.
Поводов для назначения лекарств два:
- данные анализов об активном размножении микоплазм хоминис (высокий титр иммуноглобулинов в крови, большое число КОЕ в мазке)
- сомнительные данные анализов (умеренные титры и КОЕ), но явные, заметные при осмотре признаки воспаления – кольпит, цервицит и так далее
В идеале, схема лечения должна составляться после получения результатов чувствительности микоплазмы у конкретной женщины.
Если же времени ждать нет, то допускается назначение антибиотиков по одной из рекомендованных Минздравом схем:
- Тетрациклин по 500 мг 2 раза в день, 3 дней
- Азитромицин по 250 мг один раз в день, 3 дней
- Ципрофлоксацин по 500 мг 1 раз в день, 3-5 дней или по 750 мг дважды в день на протяжении 2 дней
- Офлоксацин по 200 мг дважды в день на 2-5 дней
- Доксициклин по 100 мг в день на 3-5 дней
Если анализы точно показывают микоплазму хоминис, то не следует применять эритромицины. Этот микроорганизм к ним стоек. Такие назначения допускаются при рутинном лечении или в плане подготовки к беременности.
Большинство препаратов применяются перорально, в виде таблеток.
Хороший эффект дает попутное местное лечение вагинальными свечами на основе антибиотиков.
Парентеральные формы лекарств (уколы, капельницы) обычно не требуются.
Острая инфекция протекает в основном благоприятно. При хроническом течении необходимость в уколах тоже невысока. Зато в виде инъекций часто выпускаются вспомогательные препараты – иммуномодуляторы, витамины.
Также бывают нужны уколы для лечения сопутствующих венерических инфекций.
Беременность и лечение
К женщинам «в положении» необходим особый подход. Системную терапию (в виде таблеток и уколов) из-за рисков для плода стараются не назначать. Тогда основные мероприятия отводятся местному лечению, санации родовых путей женщины.
Тогда основные мероприятия отводятся местному лечению, санации родовых путей женщины.
Допускается применение свечей на основе азитромицина или других, активных в отношении микоплазмы хоминис препаратов.
Что касается ванночек с антисептиками, использования ферментов, то сейчас такие назначения носят индивидуальный характер. Например, при высокой устойчивости возбудителей к традиционным антибиотикам.
Комплексный подход к лечению
Опытный и квалифицированный венеролог всегда поможет консультацией, полноценным обследованием и эффективным лечением.
Избавиться от M. hominis надолго можно, если:
- обследовать и лечить полового партнера женщины
- предвидеть возможные осложнения лечения (дисбактериоз) и предупредить их
- вести пациентку под строгим лабораторным контролем эффективности терапии
- провести после окончания курса контрольные анализы крови и мазков с получением негативных результатов
Проблема в том, что в наше время каждый незащищенный сексуальный контакт представляет риск в плане заражения микоплазмой хоминис.
Так что только барьерные методы контрацепции оказываются для женщин эффективным средством профилактики при контакте с зараженным мужчиной.
И еще очень полезна своевременная консультация квалифицированного венеролога. Особенно, если микоплазма снова вскоре обнаружилась после лечения. Это обычно является следствием игнорирования комплексного терапевтического подхода, описанного чуть выше.
При подозрении на микоплазму хоминис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
